新闻概要:研究人员已从精神分裂症患者的细胞中培养出了神经元,该研究于昨天在线发表在《自然》杂志上,这是首次在实验室中用活细胞模拟复杂的精神疾病。这种方法为探究该疾病鲜为人知的生物学过程和测试潜在的药物治疗提供了新途径。在初步实验中,研究人员发现这些神经元的连接不如健康神经元那样密集,并且个体患者的神经元对治疗精神分裂症的各种药物的反应也不同。如何做到:
背景信息
研究人员从四名精神分裂症患者身上取了少量皮肤细胞,并将这些细胞重编程为诱导多能干细胞,这个过程可以将组织特异性的成体细胞转化为未分化的干细胞。通过以特定方式处理这些干细胞并将其置于特定的培养基中,研究人员促使这些干细胞转化为神经元。
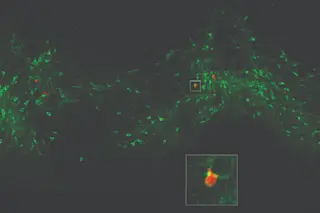
通过感染这些细胞一种改良的狂犬病病毒并追踪其从一个神经元传播到另一个神经元的方式,研究人员发现这些神经元形成的连接比实验室培养的健康神经元少。
一旦神经元培养成功,研究人员就测试了它们对五种不同抗精神病药物的反应。其中一种药物——洛沙平,常用于治疗精神分裂症——增加了所有四名患者细胞的神经元连接数量。其他四种药物均未显示出一致的效果,但每种药物似乎都增加了至少一名患者神经元的连接性。
之前的研究曾使用诱导多能干细胞来模拟影响大脑的其他疾病,如唐氏综合征和家族性自主神经功能障碍,但这些疾病都有明确的遗传基础——与精神分裂症不同,精神分裂症是一种由基因和环境共同作用引起的复杂疾病。研究的首席作者、索尔克研究所的干细胞研究员克里斯汀·布伦南(Kristen Brennand)告诉Livescience.com:“没人知道环境对疾病的贡献有多大。通过在培养皿中培养神经元,我们可以排除环境因素,开始关注潜在的生物学问题。”
由于科学家们对精神分裂症神经学基础的了解大多来自于对患者死后脑组织的检查,因此这项技术提供了一个难得的机会来观察精神分裂症患者神经元的活动情况。
别着急
制造诱导多能干细胞的过程可能会引入细胞错误,这意味着用这些细胞在实验室中制造的神经元不一定像患者大脑中的神经元那样生长和反应。
同样,实验室中的神经元连接较少这一事实并不一定意味着连接性减弱是精神分裂症的根本原因,加的夫大学的精神病遗传学家迈克尔·欧文(Michael Owen)告诉《自然新闻》。
未来展望
获得取自患者自身细胞的神经元可能是个性化医疗的一步,可以帮助医生根据患者的神经元反应情况,找到最适合该患者的药物。“患者可以成为自己设计的治疗方案的‘小白鼠’,而无需直接进行实验,”宾州州立大学的生物学家龚晨(Gong Chen)告诉LiveScience.com。
参考文献:Kristin J. Brennand et al. "Modelling schizophrenia using human induced pluripotent stem cells," Nature, April 14, 2011. doi:10.1038/nature09915
图片:维基共享资源 / Kauczuk